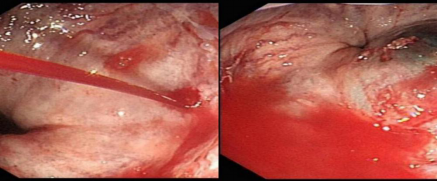
1.胃/肠息肉
对于胃肠息肉的治疗,临床上建议给予胃镜下或肠镜下的息肉切除。因为息肉病变容易反复的出现炎性增生,导致增生变成不典型增生,引起癌变的可能性。胃肠息肉属于癌前病变,所以早期的切除也是治疗息肉最根本的办法。临床上息肉的切除治疗属于微创手术,恢复快,创伤小。
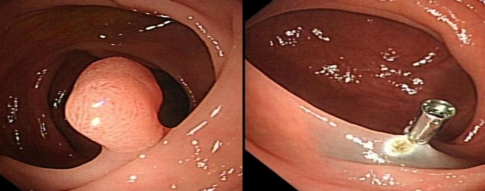
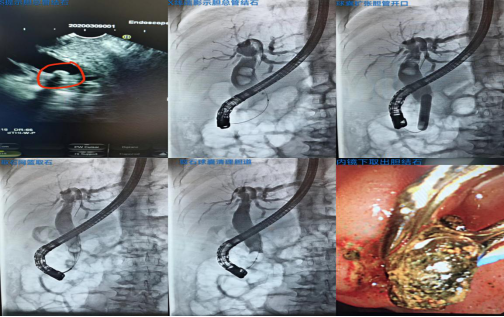
2. 内镜下逆行胰胆管造影术(ERCP)
是利用十二指肠降段有胆总管和胰管开口的特点,用十二指肠镜到此开口处,插管注入照影剂以明确诊断,是目前公认的诊断胰胆管疾病的金标准。
在ERCP的基础上,可以进行十二指肠乳头括约肌切开(EST)、胆胰管取石,支架置入,内镜下鼻胆汁引流(ENBD)、内镜下胆汁内引流术(ERBD)等检查及介入治疗。
ERCP优势:疗效可靠、可重复接受治疗,且不需要在腹部进行任何切口,手术创伤小,患者痛苦小、术后恢复快,可大大缩短住院时间。
3、内镜窄带成像术(NBI)
是一种新兴的内镜技术,它是利用滤光器过滤掉内镜光源所发出的红蓝绿光波中的宽带光谱,仅留下窄带光谱用于诊断消化道各种疾病。NBI技术的应用大大提高了中下咽部早期癌、食管上皮内癌、Barrett食管、早期胃癌、结肠早期癌的诊断及检出率。
NBI内镜技术的优势:不仅能够精确观察消化道黏膜上皮形态,如上皮腺凹结构,还可以观察上皮血管网的形态。这种新技术能够更好地帮助内镜医生区分胃肠道上皮,如Barrett食管中的肠化生上皮,胃肠道炎症中血管形态的改变,以及胃肠道早期肿瘤腺凹不规则改变,从而提高内镜诊断的准确率。
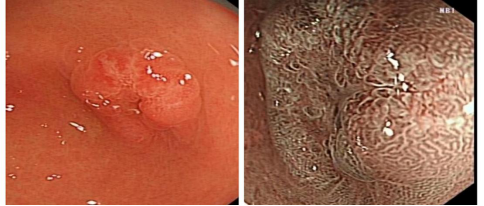
NBI与普通内镜成像
4、内镜粘膜下剥离术(ESD)
ESD的优点很多,是内镜下完成的手术,在胃镜和肠镜下可以进行,对小的包块,黏膜内以及黏膜下的包块都可以切除,包括良性的包块,也包括早期的肿瘤、原位癌、高级别上皮内瘤变等等。免除了开腹手术的痛苦和器官的切除。ESD与剖腹手术及以往EMR等内镜治疗方法比较,具有1、创伤小,2、患者可接受多个部位多次治疗,3、使医生获得完整的组织病理标本以供分析,4、对于面积较大且形态不规则或合并溃疡、瘢痕的肿瘤进行96%以上的切除率,以减小复发概率。
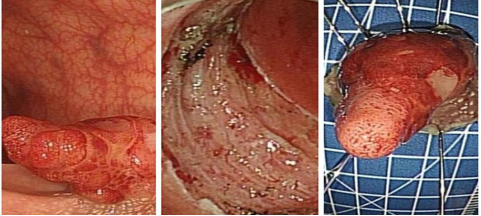
5.胶囊内镜
胶囊内镜”全称为“智能胶囊消化道内镜系统”,又称“医用无线内镜”。具有检查方便、无创伤、无导线、无痛苦、无交叉感染、不影响患者的正常工作等优点。它不仅无痛,而且诊断准确、可靠,是检查小肠疾病的首选方案,准确率可高达80%。也是那些不能耐受内窥镜检查的人群。主要适用于年龄18-70岁,患有不明原因的腹痛、腹泻、消化道出血、小肠肿瘤、克罗恩氏病等小肠疾患的患者,以及外科术前准备。

6.超声内镜及超声内镜引导下细针穿刺活检(EUS-FNA)
超声内镜是将内镜和超声相结合的消化道检查技术,将微型高频超声探头安置在内镜顶端,利用超声探头对胆道、胰腺、消化道粘膜下肿瘤进行腔内超声诊断,并通过专用穿刺针经过内镜管道穿刺入目标组织,以获取病理学组织的方法,用于病例诊断。对胰腺肿瘤、肝脏肿瘤、胆道结石、胆道肿瘤、纵膈肿瘤等诊断有较高的价值。
7. 幽门螺旋杆菌检测
幽门螺旋杆旋菌与慢性胃炎、胃溃疡、十二指肠溃疡、胃癌、胃淋巴瘤等疾病的发生有密切的关系。14C呼气试验是一种无任何创伤的快速诊断方法。
8.食道癌支架置入术
食管癌属于消化系统很常见的一种恶性肿瘤,一般来说食管癌最主要的治疗方式是做手术,但有些情况下没办法手术,或者手术后又再次复发的,或者有吻合口狭窄等情况,这种情况可以考虑放食管支架,通过支架可以使狭窄的地方扩张开,或者是肿瘤的地方稍微腾出一点空间,让患者能够自己喝点稀的东西,或者是正常的进食。
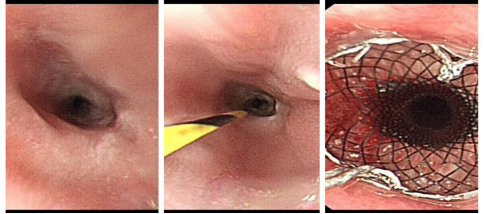
晚期肿瘤不能进食,且没有手术机会者,
可安置食道支架解决进食问题
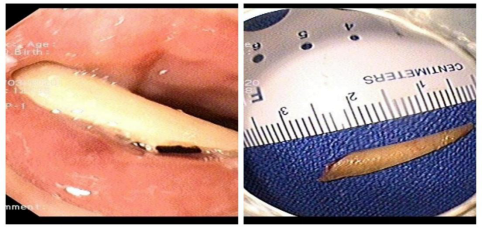
9.胃食管异物取出术
食管异物是指因饮食不慎,误咽异物,如鱼刺、骨片或脱落的假牙等,异物可暂时停留或嵌顿于食管。常表现为食管异物感、吞咽困难、胸骨后疼痛等,严重者可造成食管瘘、纵隔脓肿、穿破大血管甚至危及生命。
10.肝硬化食管、胃底静脉曲张伴出血内镜下止血治疗
肝硬化出血是相当严重的,如果出血控制不住,将很有可能造成大出血而危及生命。肝硬化患者大出血通常系食管、胃底静脉曲张破裂出血(EGVB)所致。目前,国内外广泛认同的EGVB首选方法是食道胃静脉曲张套扎术及组织胶封堵术,该方法具有创伤小、起效快、疗程短、并发症少、恢复快等优点。